Nuestra imagen a través del espejo. ¿Qué vemos? ¿Qué ven?
Autor: Victoria Sánchez Mújica | Categoría: Sin categoría
La apariencia física de una persona es la visión que los demás tiene de ella, cómo la perciben otros individuos. Sin embargo a diferencia de esa definición, la imagen o esquema corporal es el conocimiento o representación simbólica global que hacemos de nuestro propio cuerpo, es decir, es la manera en que nos vemos o imaginamos a nosotros mismos. Teniendo en cuenta para ello, aspectos perceptivos, cognitivos, emocionales y conductuales. Volcamos en este segundo concepto creado de nosotros mismos, qué sentimos por nuestro cuerpo, emociones asociadas, experiencias relativas o cómo nos comportamos con él.
Por ejemplo, la pregunta ¿Cómo creo que me ven los demás? es obviamente complicada pero, basada en mi experiencia. Sigue estando relacionada con mi propia visión, con mi imagen corporal. A esta pregunta contestaríamos teniendo en cuenta lo que nosotros pensamos, influidos por nuestra autoimagen.
Dos conceptos relacionados, dos visiones sobre nosotros mismos, A) la imagen que contemplan los demás, y B) la que contemplamos nosotros, una construcción evolutiva. Dos realidades subjetivas, influenciadas socialmente, por la educación, por el contexto, la industria… y un largo etcétera. Relacionadas, y puede que no coincidentes en muchos aspectos o situaciones, y en otras muchas complementarias. Y ambas pueden conllevar una preocupación relativa a algún aspecto concreto, o sumar un interés patológico desproporcionado que desesncadene dificultades asociadas y una merma de nuestra calidad de vida. Pero, ¿cuál es la nota disonante? ¿en qué momento podemos hablar de desequilibrio, de preocupación en exceso?
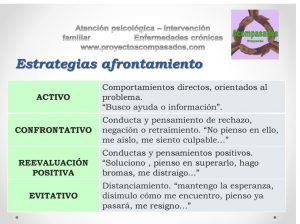
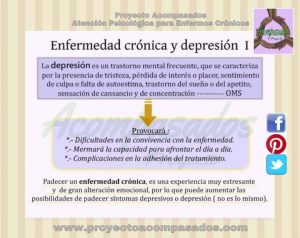
«Cuando la preocupación por el cuerpo y la insatisfacción con el mismo no se adecúan a la realidad, y ocupan la mente con intensidad y frecuencia, y generen un malestar interfiriendo negativamente en la vida cotidiana«, es la definición de trastorno de la imagen que aparece en los manuales. Obviamente en mayor o menor medida, muchas personas pueden sentirse identificadas con algún síntoma a lo largo de su vida, o por unas circunstancias en concreto. Por ejemplo, evitar mirarse en el espejo, no reconocer su cuerpo, comportarse tratando de esconder u oculatr una parte de su cuerpo, exceso de conductas relacionadas con el ejercicio, no aceptar nuevos cambios corporales …etc. Es normal que nuestro concepto sobre nosotros mismo varíe sobre todo en épocas de cambio como la adolescencia, adultez, períodos de envejecimiento, u otras etapas naturales a las que todos nos enfrentamos, o por circunstancias concretas como el diagnóstico y afectación de una enfermedad crónica, u otras de calibre más traumático.
Desde los dos años de edad, somos conscientes de nuestra imagen reflejada en un espejo, nos observamos, nos reconocemos. Las influencias que compondrán nuestro self, nuestra identidad vital ya habrán comenzado, y a esa edad se irá aportando información sobre nuestra imagen. Información que se irá sumando a lo largo de la vida, que en ocasiones irá variando, pues los conceptos que acabamos de explicar no son estáticos, sino que forman parte de un continuo, que están relacionados con nuestro estado de ánimo, circunstancias, experiencias vitales…etc. Y tendrán una influencia directa en la valoración que de nosotros mismos hacemos, en la Autoestima, un concepto a través del cual volcamos la autocrítica.
¿Alguna vez has hecho un comentario negativo sobre tu cuerpo?
¿Alguna vez has recibido un comentario negativo sobre tu cuerpo?
¿Te preocupa lo que otras personas piensen de ti?
¿Te valoras a ti mismo?
Ese área requiere un especial cuidado, saber lo que sentimos por nosotros, cómo nos vemos, cómo nos queremos, cómo nos comportamos con nuestros cuerpo. Un cuerpo, una imagen que a lo largo de nuestra vida ha estado sometido a cambios, a pruebas, a experiencias, a vivencias, a escrutinios propios y ajenos, a presiones sociales. Y que se traduce por tanto en una nota, en una valoración que en el momento actual aportamos sobre nosotros. Un criterio no objetivo, influenciado por diversos aspectos pero que marcará el trato que nos dispensemos, nuestra actitud en el caminar diario y por tanto también influirá en «cómo nos ven los demás andando por ese camino vital».
Victoria Sánchez Mújica
Psicóloga sanitaria Ca 00818
Psicoterapeuta familiar y de pareja
Nuevas fechas y nuevos talleres online para este verano: Solicita información en proyectoacompasados@gmail.com
Publicado:28 junio, 2017 | Comentarios: 0